Informasi lebih lanjut
Peringatan
Penyakit-penyakit yang dijelaskan pada halaman-halaman berikut ini berisi gambar dan materi film yang diambil selama operasi. Putuskan sendiri apakah Anda ingin melihat gambar-gambar ini. Harap perhatikan juga imprint kami dan informasi hukumnya. Praktik Baermed tidak bertanggung jawab. Apakah Anda benar-benar ingin melihat halaman tersebut!
Lampiran
Topik
1. radang usus buntu
Gejala dan pembedahan untuk usus buntu
Apendisitis adalah peradangan usus buntu. Ini juga disebut radang usus buntu. Usus buntu terletak di perut kanan bawah dan dapat memiliki posisi yang berbeda.

Radang usus buntu dapat memiliki tingkat keparahan yang berbeda dan dibagi menjadi tiga kondisi yang sesuai:
- a) Apendisitis flegmonosa = meradang
- b) Appendcitis gangraenosa = hancur
- c) Apendisitis perforata = pecah
Di manakah letak apendiks?
Apendiks atau apendiks vermiform adalah pelengkap sepanjang sepuluh hingga dua belas sentimeter di bagian atas usus besar dan tebalnya sekitar satu sentimeter. Disebut “appendix” (lampiran) karena berakhir tanpa jalan keluar. Nama “usus buntu” berasal dari bentuknya yang seperti cacing. Dalam bahasa teknis dan bahasa Latin, disebut “appendix vermiformis”. Usus buntu terletak sedikit berbeda pada setiap orang, misalnya, di depan atau di belakang usus besar. (Gbr. 1) Ini mungkin menghadap ke hati atau sepenuhnya diperpanjang ke dalam panggul. Di tempat yang terakhir, ia juga dapat memiliki posisi yang sangat dekat dengan organ spesifik gender pada wanita.

Bagaimana cara kerja apendiks?
Sampai hari ini, masih belum sepenuhnya jelas apa arti penting dari apendiks vermiformis. Diperkirakan berperan dalam fungsi pertahanan tubuh. Namun demikian, hal ini tidak vital.
Peradangan akut sebagai penyakit usus buntu yang paling umum
Kata “peradangan akut” sering digunakan dalam pengenalan (disebut diagnosis). Pada peradangan akut, jaringan diserang oleh patogen yang menyebabkan reaksi pertahanan. Sel-sel khusus tubuh melawan patogen yang menyerang dan mencoba membunuhnya. Reaksi ini disebut peradangan. Jika dimulai secara tiba-tiba, maka disebut “akut”. Lihat gambar 2.
Pada apendisitis akut, reaksi pertahanan ini terjadi di dinding apendiks. Kotoran dan nanah terkumpul di dalam usus buntu. Jika seluruh dinding penuh dengan nanah, dinding bisa pecah dan isi usus buntu bisa bocor ke dalam rongga perut bebas. “Usus buntu yang pecah” ini merupakan situasi yang cukup berbahaya, karena peradangan dapat menyebar ke peritoneum dan setelah beberapa waktu meracuni seluruh tubuh. Karena alasan ini, dalam lebih dari seratus tahun sejarah usus buntu, para dokter mengetahui bahwa operasi penyelamatan nyawa harus dilakukan sedini mungkin dalam kasus penyakit semacam itu.
Lanjut membaca >
Dengan demikian, radang usus buntu adalah hal yang umum terjadi. Ini mempengaruhi orang dari segala usia dan kedua jenis kelamin. Pasien muda dan juga anak-anak sering terkena apendisitis akut. Radang usus buntu bisa berbahaya bagi pasien yang lebih tua atau bagi pasien yang memiliki sistem kekebalan tubuh yang lemah. Hal ini dapat terjadi pada usia tua dan setelah penyakit serius sebelumnya. Obat anti-inflamasi atau obat yang diperlukan untuk melemahkan pertahanan tubuh sendiri setelah transplantasi organ, juga dapat menyebabkan melemahnya pertahanan tubuh.
Penyebab apendisitis akut adalah kolonisasi bakteri pada usus buntu, yang disebabkan, misalnya, oleh penumpukan batu feses atau feses di organ tanpa jalan keluar. Namun, batu ceri yang tertelan dengan air tidak mungkin berperan. Walaupun para dokter tidak mengetahui secara pasti tentang penyebab utama penyakit ini, namun mereka mengetahui dengan jelas tentang bagaimana penyakit ini bisa disembuhkan: dengan pembedahan. Dan sekali lagi, biarlah dikatakan: usus buntu bukanlah organ vital.
Gejala radang usus buntu Radang usus buntu?
“Sebenarnya, saya harus melakukan beberapa pekerjaan penting di toko pada pagi hari. Tetapi ketika saya bangun, saya merasa sangat tidak enak badan, saya tidak bisa lagi sarapan. Sebelum pergi, tiba-tiba saya merasa sangat mual. Saya tinggal di rumah. Saya harus muntah dan entah bagaimana rasa sakit yang menyebar muncul di sekitar area pusar. Tiba-tiba saya mengalami demam lebih dari 38 derajat, dan rasa sakitnya sekarang ada di perut kanan bawah saya. Saya bisa menunjuk dengan jari saya ke tempat di perut kanan bawah saya yang paling sakit.”
Lanjut membaca >
Pasien tidak selalu dapat memberikan informasi yang tepat mengenai penyakit mereka. Tetapi bahkan beberapa petunjuk saja sudah cukup saat ini untuk membangkitkan kecurigaan dokter terhadap peradangan usus buntu. Titik nyeri yang penting dan hampir khas adalah apa yang disebut titik McBurney. Ini terletak di tengah-tengah garis antara tulang panggul kanan anterior dan pusar. Jika penyakit menyebar karena pembedahan tidak dilakukan lebih awal, usus buntu bisa pecah.
Dalam prosesnya, rasa sakit hampir bisa hilang sepenuhnya dalam jangka pendek. Mereka kembali ketika peradangan menyebar ke peritoneum dan menyebar ke seluruh perut bagian bawah. Rasa nyeri mengikuti perkembangan peradangan dan dapat dirasakan di seluruh perut bagian bawah, termasuk di sisi kiri. Terutama ketika berjalan dan berdiri, mereka bisa menjadi sangat kuat. Pasien sering mendapatkan pereda nyeri dengan berbaring dan mengencangkan kaki dalam posisi terlentang.
Diagnosis dan klarifikasi apendisitis
Pada awal setiap pemeriksaan, dokter mengajukan pertanyaan kepada pasien. Dalam kasus usus buntu, ini adalah pertanyaan tentang jenis, durasi dan terjadinya rasa sakit, tentang buang air kecil dan tentang buang air besar. Untuk wanita, pertanyaan ginekologi tambahan ditanyakan, misalnya tentang menstruasi, pendarahan dan keputihan. Selanjutnya, suhu diukur baik di anus maupun di bawah ketiak. Secara keseluruhan, keempat rangkaian pemeriksaan yang disebutkan di bawah ini biasanya memungkinkan dokter mendiagnosis apendisitis dengan benar:
Lanjut membaca >
Pemeriksaan perut dengan tangan
Dokter mencari titik-titik nyeri yang khas (titik McBurney) dan untuk ketegangan pertahanan otot yang tidak disengaja ketika dinding perut ditekan (défense) dan rasa sakit ketika tangan yang menekan tiba-tiba dilepaskan (release pain). Dia juga mencari rasa sakit ketika mengetuk perut (nyeri ketukan) dan untuk rasa sakit gemetar dengan mengguncang pasien.
Pemeriksaan rektal
Pemeriksaan rektum paling baik dilakukan dalam posisi terlentang dengan jari telunjuk dokter. Meskipun pemeriksaan ini agak tidak menyenangkan, namun memberikan petunjuk yang menentukan untuk diagnosis yang benar. Dokter memasukkan jari telunjuk, ditutupi dengan sarung tangan plastik dan fingerstall, ke dalam anus di atas otot sfingter. Tentu saja, ia menggunakan pelumas agar tidak menimbulkan rasa sakit. Pada pria, prostat diperiksa pada saat yang sama, pada wanita serviks dan sensitivitas nyeri pada rahim. Pemeriksaan semacam itu mutlak diperlukan. Seorang dokter dapat dimintai pertanggungjawaban hukum karena tidak melakukan pemeriksaan dubur apabila dicurigai adanya radang usus buntu.
Tes laboratorium
Darah yang diambil dari pasien memberikan indikasi peradangan. Pemeriksaan urin lebih lanjut akan menyingkirkan infeksi ginjal dan saluran kemih.
Prosedur pencitraan: Ultrasonografi digunakan untuk memvisualisasikan usus buntu, tetapi seluruh perut dengan saluran kemih yang mengering dan dengan kandung kemih, ginjal, kandung empedu dan hati juga diperiksa. Pada wanita, ovarium dan tuba fallopi juga muncul. Kadang-kadang pemeriksaan ultrasonografi melalui vagina diperlukan untuk menyingkirkan penyakit ginekologis. Jika temuannya tidak jelas, sinar-X sering diambil saat pasien berbaring dan berdiri, atau tomografi komputer dengan media kontras dilakukan.
Radang usus buntu akut
Mengenali apendisitis akut sering kali sangat sulit. Walaupun penyakit ini sangat umum, namun sering kali salah dikenali. Dokter kadang-kadang berbicara dengan santai tentang “monyet dalam perut” karena usus buntu bisa “meniru” atau memalsukan begitu banyak penyakit lainnya. Oleh karena itu, pemeriksaan yang tercantum adalah penting. Bersama-sama mereka membentuk keseluruhan yang biasanya memungkinkan diagnosis apendisitis yang benar. Dalam kasus-kasus batas yang jarang terjadi, pengalaman dokter bedah yang merawat masih penting. Ia juga memiliki laparoskopi sebagai prosedur pencitraan lebih lanjut yang dapat digunakan untuk melihat melalui lubang kecil di perut (lihat “Bedah laparoskopi” di bawah).
2. pengobatan apendisitis akut
Pada awal apendisitis akut, penyakit ini bisa sulit didiagnosis. Oleh karena itu, antibiotik dan obat penghilang rasa sakit sering kali diberikan secara percobaan. Namun demikian, obat ini tidak dapat menyembuhkan radang usus buntu. Jika menjadi jelas dalam perjalanan penyakit selanjutnya dan melalui pemeriksaan yang sering diulang-ulang, bahwa itu adalah radang usus buntu, maka harus dilakukan pembedahan. Saat ini ada dua mode operasi. Keduanya harus dilakukan dengan anestesi umum.
Operasi terbuka
Kulit, jaringan subkutan, kulit otot dan otot dinding perut dipotong melalui sayatan sepanjang sekitar enam sentimeter di perut kanan bawah. Peritoneum dibuka dan pandangan tetap bebas dengan kait kecil. Usus besar ditarik ke dalam luka dengan tangan dan ujung usus buntu dipegang. Ligamentum suspensori kecil dari apendiks dipotong di antara dua jahitan. Yang disebut jahitan kantong tembakau ditempatkan pada usus besar di sekitar pangkal usus buntu. Usus buntu kemudian diikat dan dikeluarkan. Tunggul kecil usus buntu kemudian ditempatkan di bawah jahitan kantong tembakau ini dan jahitan dipasang di atasnya. Dinding perut kemudian ditutup kembali secara berlapis-lapis. Jika sebelumnya ditemukan kumpulan nanah di sekitar usus buntu, rongga nanah ini dikeringkan dengan tabung plastik kecil.
Operasi laparoskopi
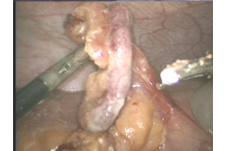
Dewasa ini, apa yang disebut “bedah lubang kunci” semakin banyak digunakan untuk apendektomi. Untuk melakukan ini, rongga perut pertama-tama diisi dengan gas yang dihangatkan melalui jarum berongga kecil di pusar. Sayatan kulit sepanjang satu sentimeter dibuat di pusar. Kamera video steril didorong melalui lubang ini ke dalam rongga perut. Dokter bedah dapat melihat ke dalam perut pada layar melalui kamera ini. Instrumen kerja seperti gunting kecil dan klem dimasukkan melalui dua sayatan kecil berukuran lima milimeter di perut kiri dan kanan bawah. (Gbr. 3)


Mereka dapat digunakan untuk memegang usus buntu dan memotong ligamen suspensori dengan alat khusus (misalnya, dissector ultrasound). (Gbr. 4)
Usus buntu dipotong pada dasarnya tepat di depan dinding usus besar dengan stapler khusus. (Gbr. 5)
Organ yang sakit diangkat melalui sayatan kecil. (Gbr. 6) Sayatan kulit kecil dijahit. Pada pasien dengan operasi dan perlengketan tertentu sebelumnya, usus buntu kadang-kadang hanya dapat diangkat dengan operasi terbuka.


Apa yang terjadi setelah perawatan?
“Ketika saya terbangun dari anestesi, saya masih merasakan sedikit sakit di perut bagian bawah. Tetapi saya terkejut betapa cepatnya saya merasa lebih baik lagi. Saya diizinkan minum teh dan air pada hari yang sama dan harus bangun sebentar. Pada hari kedua saya sudah makan makanan ringan lagi dan saya baik-baik saja.”
Pada pembedahan terbuka dan laparoskopi, pasien biasanya bisa bangun dari tempat tidur dan minum sedikit pada hari yang sama. Pada hari kedua ia diperbolehkan makan lagi. Dalam kasus usus buntu yang “pecah”, antibiotik mungkin perlu diminum selama beberapa hari. Tabung kecil drainase apa pun dapat ditarik keluar dari luka empat hingga enam hari setelah operasi. Seperti halnya operasi apa pun, komplikasi tidak dapat dikesampingkan dengan apendektomi. Untungnya, bagaimanapun, hal ini relatif jarang terjadi pada prosedur ini. Mereka dikenal baik oleh dokter dan dapat diobati dengan baik. Infeksi luka yang tidak berbahaya adalah yang paling umum; komplikasi dalam rongga perut jarang terjadi.
Apa yang perlu diperhitungkan dalam kehidupan sehari-hari di masa depan?
Penyakit ini pasti sembuh setelah operasi. Mereka yang telah menjalani pembedahan dapat terus hidup secara normal. Ada risiko yang sangat kecil terbentuknya adhesi akibat operasi setelah bertahun-tahun atau puluhan tahun, yang menyebabkan obstruksi usus. Orang semacam itu harus dioperasi dalam hal apa pun.
Sejarah
Penyakit usus buntu telah dikenal sejak Abad Pertengahan. Pada awal abad ke-16, ditemukan dan dijelaskan selama pembukaan mayat. Pada abad ke-18, penyakit ini dapat didiagnosis untuk pertama kalinya pada pasien yang masih hidup. James Parkinson menggambarkan peritonitis pada tahun 1812, yang pada saat itu mengikuti apendisitis. Meskipun penyakit ini diakui berbahaya, namun diobati dengan metode tradisional seperti pertumpahan darah, lintah dan enema. Baru pada tahun 1886, ahli anatomi Amerika Reginald Heber Fitz di Boston menggambarkan peradangan usus buntu sebagai penyebab penyakit ini. Dia menciptakan kata apendisitis dan menuntut – sangat radikal untuk telinga saat itu – operasi pengangkatan organ yang sakit secara menyeluruh. Lanjut membaca >
Siapa yang berani melakukan operasi usus buntu pertama tidak sepenuhnya jelas sampai hari ini. Robert Lawson Tait di Inggris pada tahun 1880, Rudolf Ulrich Krönlein di Jerman pada tahun 1886, tetapi juga George Thomas Morton di AS pada tahun 1887, mereka semua melakukan operasi pada usus buntu. Intervensi pertama dilakukan pada akhir perjalanan penyakit dan setelah tanda-tanda inflamasi akut mereda. Para ahli bedah hanya mengeringkan nanah atau mengangkat sebagian usus buntu. Baru setelah ahli bedah Chicago, John Benjamin Murphy, prosedur pembedahan yang sekarang umum dan awal diperkenalkan. Dia menuntut agar usus buntu diangkat sepenuhnya sebelum peradangan dapat menyebabkan nanah melewati dinding usus buntu ke dalam rongga perut. Hanya ada beberapa orang yang mempercayainya pada saat itu. Kepercayaan pada pengobatan dengan obat-obatan masih terlalu luas dan teknologi serta pengetahuan dari beberapa ahli bedah yang berani di Amerika Serikat serta di Eropa belum cukup matang. Para dokter Eropa tetap tersenyum pada “orang Amerika liar”. Dan para ahli bedah merupakan persaingan yang menjengkelkan bagi mereka.
Terobosan operasi usus buntu terjadi pada tanggal 24 Juni 1902, ketika Pangeran Wales Inggris jatuh sakit karena radang usus buntu sesaat sebelum penobatan seremonialnya sebagai Raja Edward VII – sebuah bencana politik dan sosial bagi kekuatan dunia saat itu, Inggris Raya. Setelah gejala-gejala dramatis dan perawatan medis yang sia-sia oleh dokter istana, Frederick Treves melakukan operasi penyelamatan pada raja di hadapan Joseph Lister, penemu antisepsis yang sudah tua, yang sangat diperlukan untuk semua operasi. Dia mengeringkan nanah dan Raja Edward VII sembuh. Sebagai rasa terima kasih karena telah menyelamatkan nyawanya, Treves diberi gelar baron (turun-temurun).
Saat ini, operasi usus buntu (apendektomi), yang kini telah dipraktikkan selama lebih dari 100 tahun, dilakukan sedini mungkin setelah penyakit terdeteksi. Apendisitis adalah kondisi gastrointestinal yang paling umum dan operasi perut yang paling banyak dialami oleh para dokter.
